Il Fascicolo Sanitario Elettronico (FSE) entra a fine marzo 2026 nella fase tre, della piena (presunta) operatività, almeno sulla carta. Parte l’obbligo generalizzato di alimentazione del FSE, esteso a tutte le strutture sanitarie, pubbliche e private.
Il Fse si configura quale infrastruttura cardine del processo di trasformazione digitale del Servizio sanitario nazionale (SSN), destinata a garantire la continuità assistenziale, l’integrazione dei percorsi di cura e la valorizzazione del dato sanitario quale risorsa strategica.
L’evoluzione verso il modello FSE 2.0 segna, sul piano normativo, il superamento di un assetto frammentato e territorialmente disomogeneo, in favore di un sistema unitario, interoperabile e strutturalmente integrato. Tuttavia, tale trasformazione solleva rilevanti criticità in termini di effettività, sostenibilità organizzativa e uniformità territoriale, ponendo il rischio che il sistema, pur formalmente avanzato, non riesca a tradursi in un’infrastruttura pienamente operativa.
In questa prospettiva, la Fase 3 rappresenta non soltanto il completamento del percorso attuativo, ma il banco di prova della reale capacità del legislatore di trasformare un modello normativo in una prassi effettiva.
Indice degli argomenti
Fascicolo sanitario elettronico 2.0: le fasi attuative e la tecnica normativa
Le fasi attuative del FSE 2.0, disciplinate dall’art. 27-bis del decreto 7 settembre 2023 e successivamente rimodulate dal decreto 11 novembre 2025, si articolano in tre momenti temporalmente scaglionati: una prima fase, entro il 30 giugno 2025, di avvio e adeguamento iniziale; una seconda fase, entro il 31 dicembre 2025, di consolidamento e rafforzamento dell’interoperabilità
E una terza fase, appunto, entro il 31 marzo 2026, che segna la piena operatività del sistema e l’entrata a regime degli obblighi di alimentazione del fascicolo.
La tecnica normativa adottata, fondata su una scansione progressiva e su successivi interventi correttivi, appare tuttavia sintomatica di una difficoltà strutturale nel definire un quadro attuativo stabile. La rimodulazione delle tempistiche evidenzia infatti come l’attuazione del sistema sia stata condizionata da criticità tecniche e organizzative, con il rischio di generare incertezza applicativa per gli operatori.
Il Fascicolo sanitario elettronico 2.0 nel sistema delle fonti
La disciplina del FSE trova il proprio fondamento nell’art. 12 del d.l. 18 ottobre 2012, n. 179, che individua le finalità del sistema — diagnosi, cura, prevenzione, ricerca e programmazione sanitaria — demandando alla normazione secondaria la definizione delle modalità operative.
Il quadro regolatorio si è progressivamente consolidato attraverso i decreti attuativi del 20 maggio 2022, del 7 settembre 2023 e dell’11 novembre 2025, inserendosi nel più ampio contesto del Piano Nazionale di Ripresa e Resilienza (PNRR), che individua nel FSE uno degli strumenti centrali per la digitalizzazione del sistema sanitario. Tale stratificazione normativa, se da un lato ha consentito un progressivo affinamento del modello, dall’altro lato ha contribuito a una certa complessità regolatoria, con effetti non trascurabili sul piano dell’attuazione.
Dai documenti ai dati nel Fascicolo sanitario elettronico 2.0
Il passaggio al FSE 2.0 si giustifica alla luce delle criticità del modello originario, caratterizzato da alimentazione disomogenea, documenti non strutturati e limitata interoperabilità.
La riforma introduce un mutamento paradigmatico da un sistema documentale a un’infrastruttura fondata sul dato sanitario strutturato e interoperabile. Tale evoluzione, pur necessaria, implica un significativo aumento della complessità tecnica e organizzativa, richiedendo alle strutture sanitarie un adeguamento profondo dei propri sistemi informativi e dei processi interni.
Che trova il cittadino nel FSE
Nel Fascicolo sanitario elettronico il cittadino trova, in generale, questi contenuti principali; il punto importante è che la disponibilità concreta può variare ancora da Regione a Regione e da struttura a struttura, perché non tutti i flussi sono sempre alimentati allo stesso modo.
- Dati identificativi e amministrativi dell’assistito.
- Referti di esami e visite.
- Verbali di pronto soccorso.
- Lettere di dimissione dopo un ricovero.
- Profilo sanitario sintetico o patient summary, cioè il quadro riassuntivo della storia clinica conosciuta dal medico di medicina generale o dal pediatra di libera scelta.
- Prescrizioni specialistiche.
- Prescrizioni farmaceutiche.
- Cartelle cliniche e altri documenti sanitari, dove già caricati nel sistema regionale.
- Vaccinazioni.
- Dati delle tessere per i portatori di impianto.
Gli obblighi del Fascicolo sanitario elettronico 2.0 nella Fase 3
La Fase 3 introduce un obbligo generalizzato di alimentazione del FSE, esteso a tutte le strutture sanitarie, pubbliche e private.
Gli adempimenti richiesti si collocano su più livelli:
• adeguamento dei sistemi informativi ai formati strutturati (HL7 CDA2), con superamento del documento PDF;
• trasmissione dei dati entro termini stringenti (120 ore);
• sottoscrizione digitale dei referti in formato PAdES;
• implementazione di sistemi di monitoraggio delle trasmissioni, con target di successo elevati;
• gestione dei profili privacy, con particolare riferimento al diritto all’oscuramento.
Tali obblighi evidenziano come l’adeguamento richiesto non sia meramente tecnologico, ma incida profondamente sull’organizzazione delle strutture sanitarie, imponendo una revisione complessiva dei modelli operativi.
Effettività e limiti del nuovo Fascicolo sanitario elettronico 2.0
L’introduzione di obblighi tecnici puntuali e stringenti solleva interrogativi in ordine alla loro concreta sostenibilità, soprattutto per le strutture di minori dimensioni.
In assenza di adeguati strumenti di supporto, il rischio è che l’adempimento si traduca in una conformità meramente formale, incapace di garantire la qualità e l’effettiva utilizzabilità del dato sanitario.
In tale prospettiva, emerge un problema di effettività della norma, intesa quale capacità delle disposizioni di incidere concretamente sulle prassi operative. La digitalizzazione rischia così di trasformarsi da strumento di semplificazione a fattore di ulteriore complessità amministrativa.
Responsabilità e ricadute applicative del sistema
Il quadro normativo non prevede un sistema sanzionatorio espresso in caso di mancato adeguamento agli obblighi di alimentazione del FSE.
Che succede a chi non adempie
Tuttavia, gli effetti dell’inadempimento si manifestano in via indiretta ma significativa.
Per le strutture il mancato caricamento e aggiornamento dei dati (referti, lettere di dimissione, ecc.) costituisce una violazione, con la prospettiva del mancato pagamento delle competenze.
In alcune Regioni (Lazio, Puglia e Campania) il rispetto degli obblighi legati al Fascicolo sanitario elettronico è necessario per l’accreditamento istituzionale delle strutture private e la remunerazione delle prestazioni. Se la struttura subisce revoca dell’accreditamento potrebbe poi scegliere di rivalersi su medici responsabili.
Inoltre, se i flussi informativi non funzionano in modo corretto, possono emergere responsabilità organizzative per le inefficienze generate.
In più si configurano rischi rilevanti in materia di protezione dei dati personali.
Si delinea così un modello di responsabilità atipica, privo di una sanzione tipica ma caratterizzato da effetti giuridici incisivi, con possibili criticità in termini di certezza del diritto.
Disuguaglianze territoriali nel Fascicolo sanitario elettronico 2.0
I dati disponibili evidenziano una persistente disomogeneità territoriale nell’utilizzo del FSE. A fronte di una percentuale media di utilizzo da parte dei cittadini ancora contenuta (circa il 27%), si registrano significative differenze tra Regioni, con punte minime pari al 3-4% in alcune realtà territoriali.
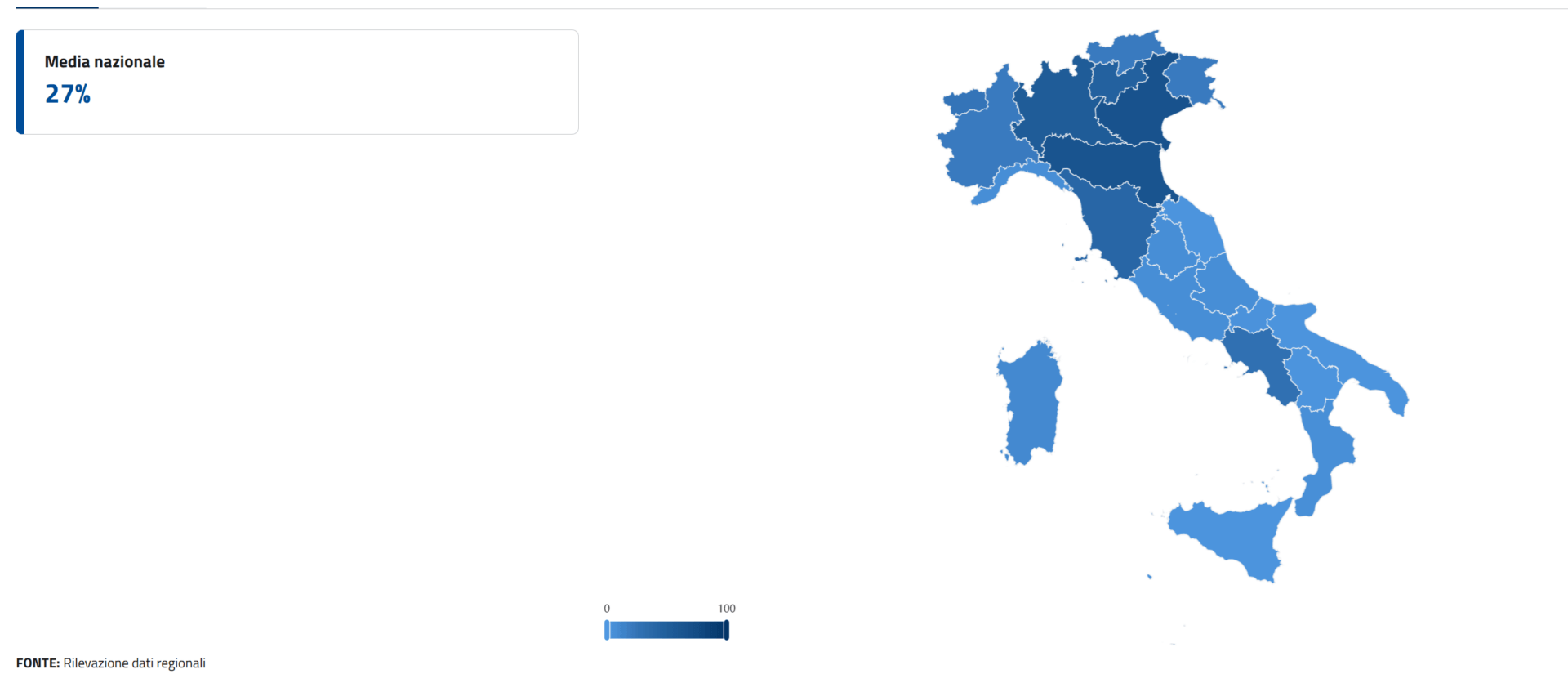
Tale scarto tra alimentazione del sistema e suo effettivo utilizzo pone un problema di effettività della digitalizzazione sanitaria, incidendo sulla concreta fruibilità del diritto alla salute in chiave digitale. In assenza di interventi correttivi, il rischio è quello di una nuova forma di disuguaglianza, non più soltanto territoriale, ma anche digitale.
Il Fascicolo sanitario elettronico 2.0 come base per l’IA
La crescente centralità del FSE si riflette anche nel suo ruolo quale base informativa per lo sviluppo di soluzioni di intelligenza artificiale, come previsto dalla legge 132/2025.
Tale prospettiva amplia significativamente le potenzialità del sistema, ma impone al contempo una riflessione critica in ordine:
• alla qualità e affidabilità dei dati;
• alla trasparenza degli algoritmi;
• alla governance dei processi decisionali automatizzati.
In assenza di dati completi, standardizzati e affidabili, il rischio è quello di alimentare sistemi algoritmici su basi informative inadeguate, con possibili ricadute sui diritti fondamentali degli assistiti.
Prospettive finali tra attuazione e sanità digitale
La Fase 3 del FSE 2.0 segna il passaggio da un modello progressivo a un sistema obbligatorio e strutturale, fondato sulla centralità del dato sanitario.
Tuttavia, l’effettiva riuscita del sistema dipenderà non tanto dalla definizione degli obblighi normativi, quanto dalla capacità di garantirne l’attuazione concreta.
Il FSE 2.0 rappresenta, in tal senso, una riforma necessaria ma non ancora compiuta: il passaggio da infrastruttura normativa a infrastruttura effettiva richiederà un rafforzamento del coordinamento istituzionale, un adeguato supporto alle strutture sanitarie e una maggiore attenzione all’utilizzo da parte dei cittadini.
In difetto, il rischio è che la digitalizzazione della sanità si traduca in un avanzamento formale del sistema, privo di un corrispondente progresso sostanziale.














